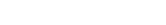GMAのこれまでとこれから:GMAのクリニカルパール探求

アダカラムインタビュー記事シリーズ
GMA 20年をこえる臨床知見からの提言
全国の先生方より、消化器および皮膚領域における最新の診療状況を踏まえた上で、様々な視点から顆粒球吸着療法(GMA)の日常診療における活用方法や工夫、メリットや課題についてお話いただきます。
IBD:炎症性腸疾患、UC:潰瘍性大腸炎、CD:クローン病、PP:膿疱性乾癬、PsA:乾癬性関節炎(関節症性乾癬)
※先生のご所属先および役職、治療指針等は掲載時点の情報です
町田胃腸病院における患者QOLを考慮した消化管診療の概要
当院は、人口40万を超える町田市において、年間約7千件の上部/下部内視鏡検査をはじめとして、消化管診療を中心に地域医療を支える急性期病院の役割を担っています。例えば、早期癌に対する内視鏡的粘膜下層剥離術(ESD)を年間70~80例実施していますが、近年の当地域の傾向として、胃に比べ大腸のESD件数が約2倍に増加しています。これはH. pylori の除菌治療が慢性胃炎に対しても保険適用拡大となって10年以上経過し、H. pylori 除菌により胃がんの発症リスク低下1)に繋がっていることも寄与していると考えられます。
ESDを含む内視鏡治療は、開腹手術や腹腔鏡手術より侵襲が少なく、患者さんのQOLを低下させない方向に発展してきましたが、それ以外にも現代の消化管診療では、治療成績以外の面からもQOLを考慮した診療体制の構築が強く望まれています。特にIBD患者さんでは、病勢の評価やIBD関連大腸癌サーベイランスなど、長期に及ぶ経過の中で内視鏡検査を受ける回数が増加するため、適切なタイミングかつ苦痛の少ない検査を行うことを心掛けています。さらに当院では、女性患者さんが下部内視鏡や痔の検査などにおいて、同性の医師を希望される場合に応えられるよう、3名の女性内視鏡医による実施体制を整備しています。
IBD患者さんは、学生や就労者が多いため、土曜日もGMAや生物学的製剤(Bio)投与などのIBD診療を平日と同じ時間帯で実施しており、さらに内視鏡検査はWeb予約にて日時設定が行えるなど、患者さんの日常生活への影響を可能な限り小さくすることを目標としています。このため、大学病院などから土曜診療を目的として、IBD患者さんの紹介を受ける場合もあり、現在はUCを中心に年間約130例のIBD診療を行っています。IBD診療では腸管合併症や肛門病変に対して外科手術を必要とする場合もあり、当院では大腸全摘術等の外科的治療を含めた集学的治療にも対応しています。
町田胃腸病院におけるUC診療の実際
当院を受診されるUC患者さんの特徴として、80歳代を含む高齢発症が珍しくなく、易感染性や生理機能の低下、さらには認知機能も含めて治療に悩む場合も散見されます。また、COVID-19の流行以降、深掘れ潰瘍など重症な内視鏡所見を認めないにも関わらず、経口ステロイド(PSL)やBioに不応で、早期からカルシニューリン阻害薬の投与を必要とする難治性UCを複数例経験しています。従来、このような経過を示す難治例は殆ど経験が無かったことから、COVID-19の流行がSARS-CoV-2感染のみならず、運動不足や精神的ストレス負荷、ワクチン接種など、免疫系に何らかの影響をもたらした可能性も考えられます。今後、COVID-19流行前後の疫学的な視点を含む知見の集積が望まれます。
当院におけるUC治療は、基本的に「令和4年度潰瘍性大腸炎治療指針(内科)」に則って行っています。従って、内視鏡所見から入院を要するような場合を除き、初期治療として5-アミノサリチル酸(5-ASA)製剤を炎症の強さに応じて用量調整し、投与開始後まずは2週間経過を観察します【図1】。ここで5-ASA製剤を最大用量投与しても改善を認めない場合、慢性持続型で中等症の難治性UCとしてPSL投与を開始しますが、この際に重要なのは確実な治療強化であり、更にはPSL総投与量の減少2)も目的として、GMAの併用を選択肢の一つとして患者さんに提案しています。そして、GMA施行3~4回の時点で治療評価を行い、更なる治療強化を必要とする場合、免疫調節薬およびBioの導入を検討します。ここでBioを導入した際も、効果の立ち上がりを補完するためGMAを併用し、10回の施行完遂を図っています。
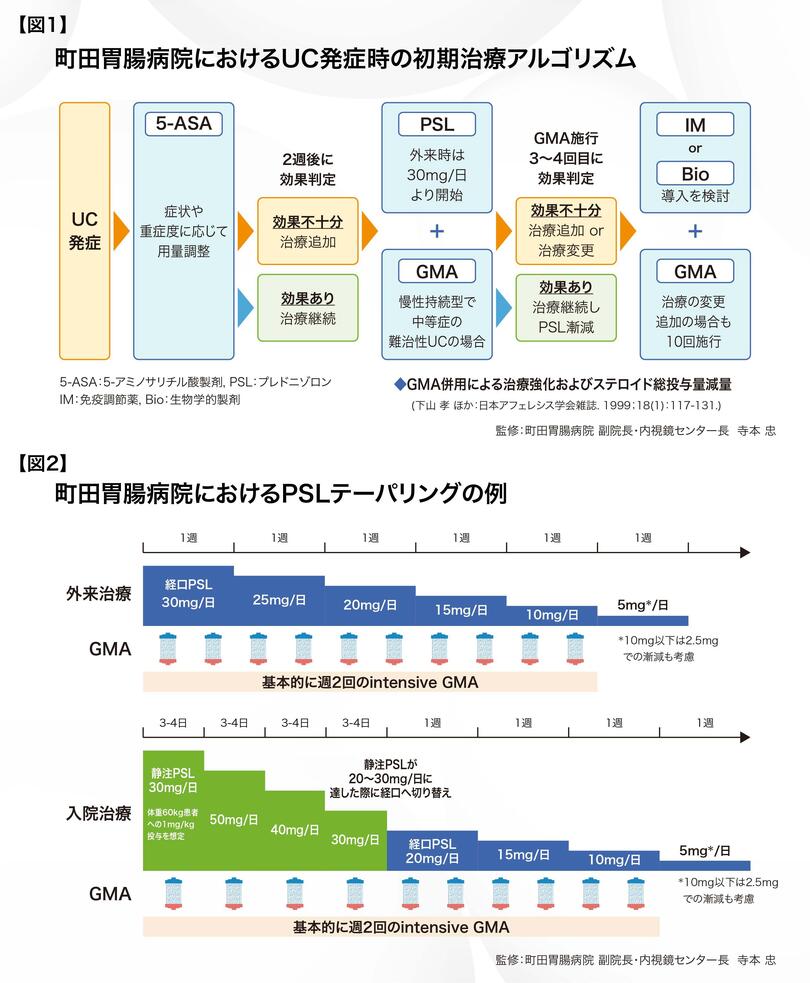
GMAの効果予測因子に関する多施設共同での検討3)においてMayo Endoscopic Subscoreが3点よりも2点の方が臨床的および内視鏡的寛解率が高かったことが報告されています。左側大腸炎型のみならず全大腸炎型においても、内視鏡所見として浅い潰瘍やびらん、びまん性の炎症性粘膜を認める場合、GMAによる内視鏡的な改善が得られやすい印象を持っています。なお、PSLのテーパリングにおけるGMA併用の意義は大きいと考えており、当院の外来治療では、PSL 30mg/日前後の投与から1週ごとに5mg/日ずつGMAを併用しながら減量しています【図2】。入院時も同様にGMAを活用し、ステロイド静注1mg/kgの場合、成人男性では60mg/日前後となりますが、ここから3~4日ごとに10mg/日ずつ減量し、20~30mg/日まで到達すると経口投与に切り替えています。
GMAによるUCの寛解維持療法は、これまで3例の経験を有しており、関節症状など腸管外合併症を認める場合に、寛解導入療法から引き続いて寛解維持療法でもGMAを用いることが多くなっています。UCの寛解維持療法においては、罹病期間の長期化に伴い異形成のリスクが上昇するため4)、可能な限り粘膜治癒の達成と維持が求められます。この点に関して、GMAを含む血球成分除去療法(CAP)によるUC寛解維持療法を検討したCAPTAIN study5,6)では、52週時の粘膜治癒率が対照群に比べCAP上乗せ群で有意に高く、さらに最終評価時までに全例がステロイド離脱に至ったことが報告されており、参考にすべきエビデンスの一つと捉えています。
町田胃腸病院における多職種連携と今後のUC治療の展望
当院の多職種連携では、カンファレンスも重要ですが日常診療における密なコミュニケーションをより重要視しています。例えば、看護師による採血時に、患者さんから血便の有無などの症状はもとより、医師に直接伝えにくい治療への希望や懸念などについてもヒアリングを行い、それを担当医に伝えることで、より患者さんに寄り添った診療に繋がると考えます。そのために、看護師もIBDに対する疾患への理解が求められ、院内勉強会を複数回開催することで、知識の共有化を図っています。また、待合室で調子が悪そうな患者さんへ、トリアージ的に優先した診療を提案するなど、患者さんを良く観察し、声掛けを行うこともIBD患者さんのQOL向上へ確実に寄与していると捉えています。
GMAの施行に関しても、3名の看護師が担当することで、急な対応も可能な体制を整えています。また穿刺時に貼付用局所麻酔剤を用いても痛みが生じることもあるのですが、3名の看護師が穿刺技術を標準化しているため、担当看護師を問わず、穿刺痛の軽減が図られていると考えます。
最後に、現在のUC治療では選択肢の多様化が進み、主に難治例の治療成績向上がもたらされています。しかし、そもそも難治化を防ぐためにはUC発症早期からの適切な治療強化がきわめて重要と推察されます。そのための選択肢の一つとして、5-ASA製剤やステロイドといった基本治療薬とGMAを適切に組み合わせて治療強化を図ることにより、難治化への移行が抑制されれば、患者さんのQOL向上に寄与するものと期待しています。
1) Lin, Y. et al.:Jpn J Clin Oncol. 2021;51(7):1158-1170.
2) 下山孝ほか:日本アフェレシス学会雑誌 1999;18(1):117-131.
(利益相反:本研究はJIMROの資金提供を受けて行われた。)
3) Yamamoto, T. et al.:Clin Transl Gastroenterol. 2018;9(7):170.
4) Itzkowitz, SH. et al.:Gastroenterology. 2004;126(6):1634-1648.
5) 承認時評価資料:潰瘍性大腸炎の寛解維持に対する血球成分除去療法の有効性の検討
6) Naganuma, M. et al.:J Gastroenterol. 2020;55(4):390-400.
(利益相反:本研究はJIMROからアダカラムの提供を受けて行われた。)